Piše: prof. dr. Jakob Gubenšek, dr. med., spec. internist
Pri bolnikih s kronično ledvično boleznijo (KLB) se dodatno zviša tveganje za srčno-žilne bolezni in zaplete. Srčno-žilno tveganje narašča s slabšanjem ledvičnega delovanja in je najbolj povečano pri bolnikih s končno odpovedjo ledvic, ki se zdravijo s hemodializo ali peritonealno dializo. Tako je pričakovano preživetje dializnih bolnikov približno za polovico krajše kot pri zdravih sovrstnikih. Pri bolnikih s končno odpovedjo ledvic, ki imajo presajeno ledvico, je pričakovano preživetje pomembno boljše, zato presaditev ledvice velja za najboljši način zdravljenja končne odpovedi ledvic.
Vzroki za povečano srčno-žilno tveganje
Med bolniki s kronično ledvično boleznijo sta zelo pogosta povišan krvni tlak in sladkorna bolezen, ki sta značilni bolezni sodobne, razvite družbe. Obe bolezni povzročata nastanek kronične ledvične bolezni in hkrati tudi okvarjata ožilje in srce, ter vodita predvsem do srčnega infarkta in možganske kapi. To je eden glavnih razlogov za sočasno pojavljanje ledvične in srčno-žilnih bolezni. Pri bolnikih so neredko prisotni tudi ostali klasični dejavniki tveganja za srčno-žilne bolezni, kot so povišana raven holesterola, debelost in kajenje.

Ledvični bolniki pa imajo še druge vzroke za povečano srčno-žilno tveganje, ki so povezni s samo kronično ledvično boleznijo. Zaradi zmanjšanega delovanja ledvic se v telesu kopičijo presnovki, t. i. uremični toksini, ki povzročajo uremijo oz. “zastrupitev krvi” zaradi nedelovanja ledvic. Za nekatere od njih je znano, da na različne načine pospešujejo srčno-žilne bolezni. Ko se delovanje ledvic poslabša do končne odpovedi, pričnemo z nadomestnim zdravljenjem z dializo. Dializa sicer nadomešča delovanje ledvic, vendar pri odstranjevanju presnovkov ni enako učinkovita kot naše lastne ledvice. Zato tudi pri dializnih bolnikih v telesu zastajajo določeni uremični toksini, ki jih tudi z najnovejšimi dializnimi metodami še ne uspemo učinkovito odstraniti.
Srčno-žilne kalcinacije
V zadnjih letih vedno bolj spoznavamo, da je eden glavnih vzrokov za razvoj okvar na srcu in ožilju nastanek srčno-žilnih kalcinacij. V žilni steni, pa tudi v srčnih zaklopkah in drugih mehkih tkivih (obsklepno tkivo) pride do kalcifikacij oz. pokostenevanja vezivnega tkiva. Zato žile in druga mehka tkiva postanejo trda, neprožna in ne morejo učinkovito opravljati svojih nalog. V sklepih se pojavijo bolečine, togost žilja pa onemogoča blaženje srčnih pulzacij, kar zvišuje krvni tlak (predvsem sistolični oz. zgornji krvni tlak), obremenjuje srčno mišico in povzroča njeno zadebelitev ter slabša njeno prekrvavitev. Kalcinirane žile se ne morejo več razširiti in povečati pretoka krvi, kadar je to potrebno. Otrdele srčne zaklopke se zožijo in ovirajo pretok krvi skozi srce.

Za nastanek kalcinacij pri kronični ledvični bolezni je več vzrokov, verjetno pa je najpomembnejši in osnovni vzrok povišana vrednost fosfata v krvi. Povišan fosfat povzroči spreminjanje mehkega veziva v čvrste kalcinacije. Zato je za uspešno preprečevanje zelo pomembna dobra urejenost fosfata v krvi, kar zahteva upoštevanje prehrane z omejitvijo fosfatov, redno in pravilno jemanje zdravil (fosfatnih vezalcev) in dovolj učinkovito dializo, kar je opisano v nadaljevanju.
Mesec srčnega popuščanja in zdravja ledvic – vabljeni na brezplačne meritve
MESEC SRČNEGA POPUŠČANJA in ZDRAVJA LEDVIC
Vabljeni na mesec brezplačnih meritev krvnega tlaka, srčnega utripa, saturacije, snemanja EKG in ozaveščanja o tem, kako so povezane bolezni srca in ledvic
- Kdaj? Od 18. 2. do 18. 3.2022
- Kje? Društvo za zdravje srca in ožilja Slovenije, Posvetovalnica za srce, Dalmatinova 10, Ljubljana, v času uradnih ur (ponedeljek, torek, četrtek, petek od 9.00 do 12.00 in sreda od 11.00 do 15.00)
- Kako na meritev in posvet?
OBVEZNO NAROČANJE
- e-pošta: [email protected]
- telefon: 01 234 75 55
ponedeljek in petek med 8.30 in 9.00 ; sreda med 14.00 in 14.30
Več.
Posebnosti srčno-žilnih bolezni pri ledvičnih bolnikih
Pri ledvičnih bolnikih je zaradi zgoraj opisanih dejavnikov pogosta zadebelitev srčne mišice (hipertrofija levega srčnega prekata), zožitev aortne zaklopke (aortna stenoza) in tudi slaba prekrvitev srčne mišice zaradi bolezni koronarnih arterij (ishemična bolezen srca). Oslabljeno delovanje in slabša prekrvitev srca se lahko kažeta s težko sapo ali bolečino za prsnico ob naporu. Pogosto ne gre za nenadno nastale, večje srčne infarkte, ampak za počasi nastalo pešanje srca z močno kalciniranimi koronarnimi žilami, ki so tudi manj dostopne znotrajžilnim posegom z balonsko razširitvijo in neredko zahtevajo premostitveno operacijo na srcu z našitjem srčnih obvodov. Predvsem pri starejših dializnih bolnikih je pogosto potreben poseg na aortni zaklopki ali njena menjava. Tudi nenadna srčna smrt je pri dializnih bolnikih precej pogosta, tako zaradi motenj srčnega ritma zaradi same bolezni srca, kot tudi zaradi vplivov povišane vrednosti kalija v krvi. Možganska kap je pri ledvičnih bolnikih bistveno pogostejša kot pri enako starih zdravih sovrstnikih in lahko zelo poslabša kakovost življenja.
Če povzamem, so ledvice in srčno-žilni sistem povezani in na več načinov vplivajo drug na drugega. Zato dolgoletni ledvični bolniki praviloma postanejo tudi srčni in žilni bolniki, kar tudi neugodno vpliva na pričakovano preživetje. Čeprav teh neugodnih vplivov ne znamo v celoti prekiniti, pa je kar nekaj učinkovitih ukrepov, ki lahko prognozo izboljšajo, vendar zahtevajo dobro sodelovanje bolnika.
Ker so dializni bolniki pogosto tudi že precej v letih, smo do obsežnih operativnih posegov na srcu neredko zadržani, saj sta izhod in koristnost zdravljenje pogosto negotova. V teh primerih se lahko skupaj z bolnikom odločimo tudi le za spremljanje bolezni.
Preprečevanje srčno-žilnih zapletov
Kaj lahko skupaj naredimo za boljši izhod zdravljenja kronične ledvične bolezni? Najpomembnejša je dobra urejenost krvnega tlaka (same ciljne vrednosti so odvisne od oblike ledvične bolezni in tudi starosti in jih bo določil lečeči zdravnik) in sladkorne bolezni. Izredno je pomembno prenehanje kajenja, še posebno pri mlajših bolnikih. Prav gotovo se premalo zavedamo koristnosti redne telesne dejavnosti, ki skrbi tako za mišično-skeletni kot tudi srčno-žilni sistem.

Ker bolniki s kronično ledvično boleznijo sodijo v skupino z zelo visokim tveganjem za srčno-žilne zaplete, so pri njih zaželene še posebno nizke vrednosti celokupnega in LDL holesterola, podobne kot pri bolnikih, ki so že preboleli možgansko kap ali srčni infarkt. Zato je praviloma potrebna uporaba zdravil za zniževanje holesterola (statini). Preventivna uporaba acetilsalicilne kisline je lahko problematična, saj so ledvični bolniki tudi bolj nagnjeni h krvavitvam.
Če je bolnik s končno ledvično odpovedjo primeren kandidat, je seveda najbolje, da se odloči za presaditev ledvice. Sicer pa je pri bolnikih, ki se že zdravijo z dializo, pomembno da je le-ta dovolj učinkovita. To vključuje sodobne načine dialize, kot je hemodiafiltracija, veliko pa obeta tudi hemodializa s srednje prepustnimi membranami, ki se bo morala še izkazati v velikih raziskavah. Pri dializnem zdravljenju je za odstranjevanje fosfata iz telesa pomemben predvsem dovolj dolg čas dialize, kjer je trikrat tedensko po 4 ure minimum. Bolniki, ki se odločijo za daljšo, 6-8-urno dializo pa imajo bistveno bolje urejen fosfat in tudi krvni tlak.
Za dobro urejenost vrednosti fosfata je zelo pomembno sodelovanje bolnika, ki upošteva ustrezno dieto.
Najbolj nevarni so kemično preprosti polifosfati v vnaprej pripravljeni hrani (konzervansi) in gaziranih sladkih pijačah, ki jih telo najlažje vsrka iz črevesja. Pomembna je tudi omejitev pri mleku in mlečnih izdelkih, jajčnem rumenjaku, pa tudi ribah, mesu in mesnih izdelkih ter stročnicah. Če se bolnik ne drži ustrezne diete, je tudi z zdravili (fosfatnimi vezalci) zelo težko urediti vrednosti fosfata v krvi. Ker povišan fosfat na kratki rok ne povzroča težav, bolniki pogosto pri zdravljenju niso dovolj zavzeti.
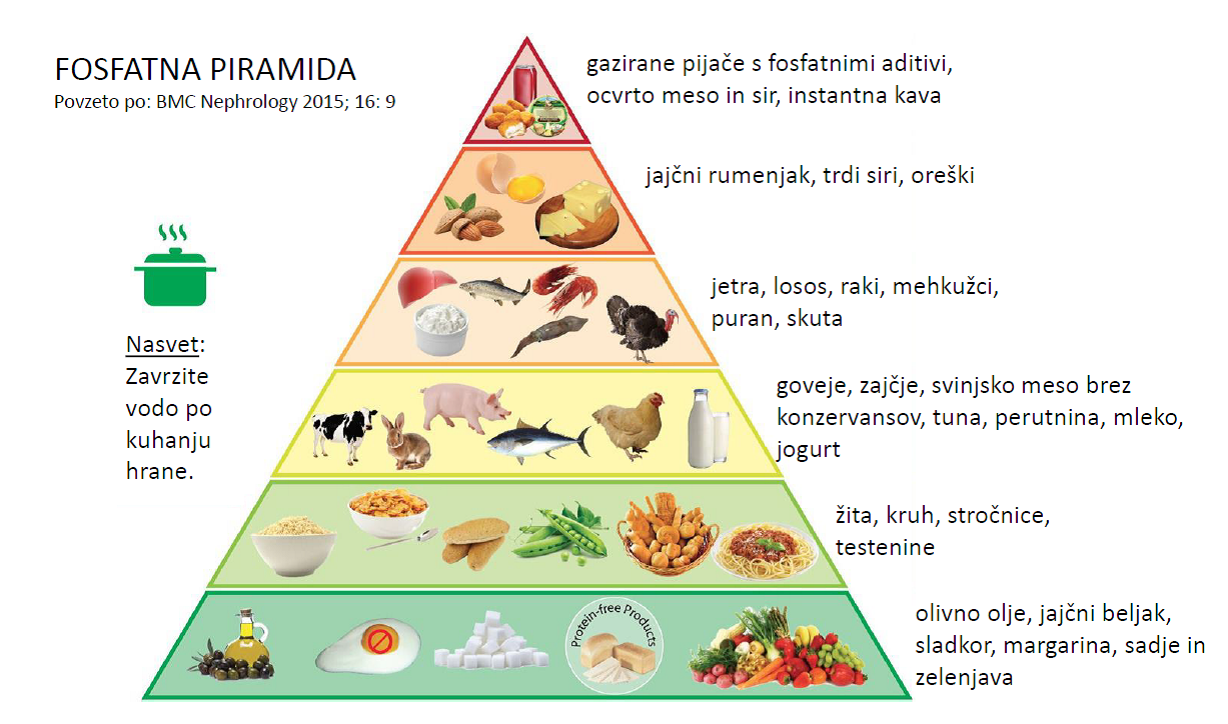
Kroničnim ledvičnim bolnikom priporočamo upoštevanje navodil fosfatne piramide (povzeto po BMC Nephrology 2015; 16: 9). Brez omejitev lahko ledvični bolniki uživajo živila z dna piramide. Pri žitih in stročnicah ne priporočamo več kot 2 -3 porcije dnevno. Pri mesu, mleku in jogurtu priporočamo največ 1 porcijo dnevno. Previdnost je potrebna pri gojenih ribah, ki jih hranijo s fosfati, puranjem mesu, drobovini, rakih in mehkužcih. Svetujemo največ 1 porcijo na teden. Jajčni rumenjaki, oreški in trdi siri so bogati s fosfati in jih svetujemo omejiti na 2-3 porcije mesečno. Gazirane pijače, instantna kava in industrijsko pripravljeno ocvrto meso ali sir vsebujejo fosfatne aditive, zato se je treba tem živilom povsem izogibati.

Če povzamem, so ledvice in srčno-žilni sistem povezani in na več načinov vplivajo drug na drugega. Zato dolgoletni ledvični bolniki praviloma postanejo tudi srčni in žilni bolniki, kar tudi neugodno vpliva na pričakovano preživetje. Čeprav teh neugodnih vplivov ne znamo v celoti prekiniti, pa je kar nekaj učinkovitih ukrepov, ki lahko prognozo izboljšajo, vendar zahtevajo dobro sodelovanje bolnika.
V namen osveščanja o pomembnosti zdravih ledvic za zdravo srce, izvajamo mesec akcije:
