Pišeta: prof. Miloš Pavlovič, dr. med, spec. dermatovenerologije in mag. Metka Adamič, dr. med, spec. dermatologije
Krči v mečih, bolečine, utrujenost nog, otekanje in srbenje okoli gležnjev, krčne žile… To je nekaj najbolj značilnih težav, ki so posledica motenj venskega obtoka spodnjih okončin. Te bolezenske spremembe imenujemo kronična venska bolezen, med ljudmi pa se je zaradi najbolj očitnega znaka – razširjenih in zvitih podkožnih žil – uveljavil izraz ‘krčne žile’. Ko se pojavijo kronične spremembe na koži goleni vključno z razjedo, to stanje označimo kot kronično vensko popuščanje. Ker se stanje začne prej ali slej slabšati, sta pravočasno zdravljenje in redno spremljanje te pogoste bolezni ključnega pomena.
Naštete težave so posledica zvišanega tlaka v venah spodnjih udov. Ta se zviša bodisi zaradi razširjenih venskih sten bodisi zaradi nedelovanja venskih zaklopk, ki sicer omogočajo učinkovit pretok krvi v smeri od nog navzgor proti srcu. Redkeje je posledica zapore toku krvi zaradi zunanjega pritiska na del vene ali zaradi strdka v žili. Tako se kri, namesto da bi ta tekla le v eno smer, giblje tudi nazaj proti spodnjim delom nog, čemur pravimo povratni tok; v skrajnih primerih pa del krvi zaradi onemogočenega pretoka ne more teči proti srcu. Zato kri zastaja na periferiji, povzroča razširitev ven in znotraj njih povišuje tlak. Zaradi obilice krvi se vene tudi zvijejo in modrikasto prosevajo skozi kožno površino.
Stopnja kronične venske bolezni
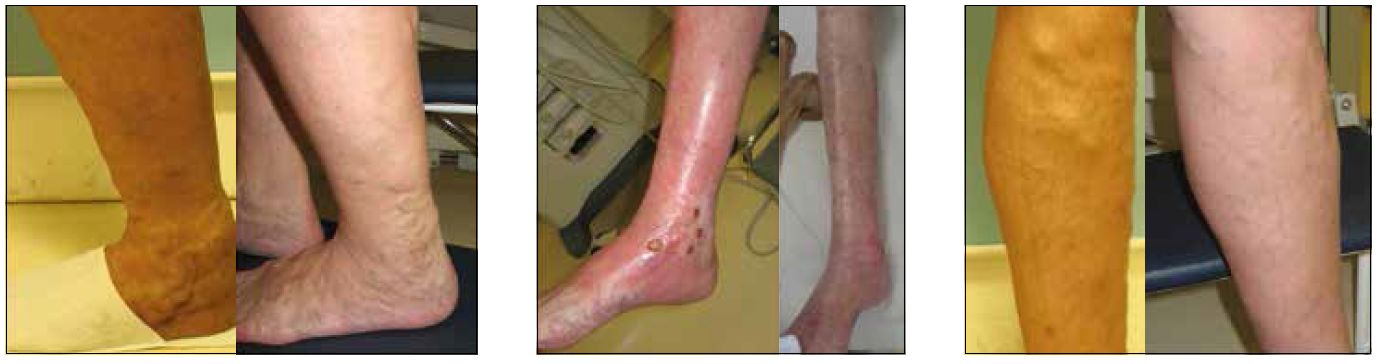
Stopnjo venske bolezni lahko določamo, med drugim, tudi na podlagi sprememb, ki jih med flebološkim pregledom ugotovimo na koži. V najbolj zgodnjem stadiju obolenja (označimo ga s C1) opažamo na koži nog samo razširjene drobne žilice (telangiektazije),v nadaljevanju se pojavijo jasno tipne, izstopajoče žile – krčne žile (C2). Takšne zgodnje znake kronične venske bolezni opažamo pri 30-40% vseh odraslih ljudi. Znake bolj izrazitega, kroničnega venskega popuščanja, zabeležimo pri približno 8% ljudi; mednje sodijo: zatekanje kože, predvsem okoli gležnjev (C3), pojav rjave pigmentacije, rdečica, srbež in zatrdelost kože na goleni (C4), ter v končni fazi zaceljene ali odprte golenje razjede (rane) (stadiji C5 in C6).
Četudi bolnik težav sprva ne čuti, se kronična venska bolezen običajno sčasoma stopnjuje z razvojem predhodno opisanih sprememb na koži ter vnetja in strdkov v obolelih venah, v skrajni obliki lahko pride do nastanka trdovratne golenje razjede. Pri več kot polovici ljudi s kronično vensko boleznijo se stanje z leti slabša. Ocenjujemo, da se pri tretjini tistih z začetnimi znaki venske bolezni po 10 letih, razvijejo naslednji, napredovali stadiji obolenja.
Dejavniki tveganja za napredovanje kronične venske bolezni
Najpomembnejši dejavniki tveganja za napredovanje bolezni so: debelost, starost, prisotnost venskega obolenja v družini, predhodna globoka venska tromboza (strdki v globokih venah) ter povratni tok krvi v povrhnjih safenskih venah, predvsem v mali safenski veni, ki se nahaja na zadnji strani goleni. Pravočasno zdravljenje je zato zelo pomemben ukrep. Zaradi razlik v anatomskem položaju ven vsakega posameznika pomeni zdravljenje natančno načrtovan in izrazito individualen postopek.
Način zdravljenja je odvisen od več dejavnikov
V nogah je zelo veliko ven in le redke imajo stalen anatomski položaj. Način zdravljenja je zato odvisen od vrste, števila in položaja obolelih ven, kar ugotovimo z natančnim kliničnim pregledom in dvojnim barvnim ultrazvočnim pregledom. Slednji predstavlja danes standarden postopek, brez katerega ni mogoče kakovostno zdravljenje bolnikov s krčnimi žilami. Ustrezen način zdravljenja izberemo glede na starost pacienta, vrsto obolelih ven in njihov premer, glede na druge bolezni in osebne želje, neredko pa za dosego kar najboljših rezultatov povezujemo dva ali celo tri načine.Težave kronične venske bolezni s pridruženim otekanjem ali kožnimi spremembami je mogoče lajšati z ustreznim kompresijskim povijanjem stopal in goleni ali z nošenjem kompresijskih nogavic. Povoj ali nogavica sploščita prekomerno razširjeno veno in omogočita ponovno delovanje venskih zaklopk, katerih lističi so bili poprej široko razmaknjeni. Žal je kompresijsko zdravljenje kronične venske bolezni praviloma neudobno. Druga možnost je odstranitev ali zapiranje prekomerno razširjene vene, po kateri kri zateka nazaj, namesto da bi tekla naprej proti srcu. Po odstranitvi nefunkcionalne vene si namreč venska kri skozi razvejani venski sistem poišče drugo pot proti srcu, zastoj venske krvi v podkožju in z njim povezane težave pa se zmanjšajo.
Danes zadošča že lokalna anestezija
Zdravljenje krčnih žil je bilo dolgo omejeno le na kirurško odstranitev žil in skleroterapijo s tekočimi sredstvi (injekcije posebnih spojin, ki poškodujejo vensko steno in povzročijo njeno krčenje oziroma zaprtje).
Nekatera zdravila, kot je na primer mikronizirana prečiščena frakcija flavonoidov (npr. Detralex), lahko zmanjšajo težave, povezane s kronično vensko boleznijo, izboljšajo kakovost življenja obolelih, zmanjšajo zatekanje nog in občutek težkih nog, do neke mere pospešijo celjenje venske razjede ter preprečijo nastanek zapletov po globoki venski trombozi.
Za dosego dolgoročnih učinkov pa predstavlja pri večini bolnikov osnovno zdravljenje odstranitev obolelih ven. Danes lahko pri skorajda vseh bolnikih opravimo zdravljenje v lokalni anesteziji in brez klasičnega kirurškega posega. Odkar je široko dostopen dvojni barvni ultrazvočni pregled, ki natančno določi povratni tok (refluks) v veni in nam prikaže prizadete dele venskega sistema,je možno natančno odstranjevanje zgolj obolelih delov ven. V zadnjem desetletju so na voljo manj agresivne metode, katerih učinkovitost in varnost potrjujejo izsledki številnih kakovostnih kliničnih raziskav. Gre za sodobne znotrajžilne postopke (radiofrekvenčna ali laserska zapora obolele vene), ambulantno flebektomijo in sklerozacijo s peno. Za nekatere zanimive postopke (uporaba vodne pare ali zapora obolelih žil s posebnim lepilom) pa še čakamo podatke o njihovi dolgoročni učinkovitosti.
Ambulantna flebektomija
Postopek ambulantne flebektomije, kot ga izvajamo danes, je korenito spremenil naš odnos do zdravljenja krčnih žil. V šestdesetih letih prejšnjega stoletja ga je v dermatologijo vpeljal dr. Robert Mueller iz Neuchatel-a v Švici. Pri tem postopku odstranimo večje podkožne vene enostavno in učinkovito v lokalni anestezij. Poseg opravimo skozi majhne kirurške reze na koži, dolžine 3-4 mm, ki jih ni potrebno zašiti in po nekaj mesecih postanejo tako rekoč nevidni. Estetski izid takšnega postopka je odličen. Možni zapleti in neželeni učinki so redki in praviloma prehodne narave.
Znotrajžilni (endovaskularni) posegi
Proti koncu devetdesetih let prejšnjega stoletja smo začeli uvajati endovaskularne posege s termalno (toplotno) ablacijo safenskih ven. To so znotrajžilni posegi, pri katerih razširjene safenske vene zožimo ali zapremo s pomočjo toplotne (termalne) energije, ki jo dovedemo z radiofrekvenčnimi valovi (predvsem Closure FastÔ) ali z različnimi laserskimi sistemi (EVLT).
V obeh primerih v zdravljeno veno vstavimo kateter. Nato z radiofrekvenčnimi valovi dvignemo temperaturo v steni vene na 120 °C in jo zapremo. Trajanje segrevanja ter višino temperature strogo nadzoruje računalniški procesor v napravi. Pri laserskem sistemu je proces manj nadzorovan, temperature so precej višje in povzročajo dejansko »vrenje« krvi.
Zapora vene s pomočjo teh načinov je učinkovita v več kot 90 odstotkih primerov (z radiofrekvenco dosegamo dolgotrajno 96-odstotno učinkovitost tudi 5let po posegu). Ne med posegom ne v obdobju po njem pacient ne čuti posebnih bolečin. Takoj po zaključku posega bolnik lahko nadaljuje s svojimi vsakodnevnimi obveznostmi; najmanj dva tedna po posegu je potrebno nositi kompresijsko nogavico. Zelo priporočljiva je tudi zmerna in redna hoja.
Stranski učinki in zapleti so v primerjavi s klasičnim kirurškim posegom, še zlasti pri radiofrekvenčni zapori, zelo redki in prehodne narave.
Sklerozacija s peno
Pri nekaterih posameznih, zlasti pri bolnikih, ki imajo vene zelo zavite in katetra vanje ni moč vstaviti, zdravljenje z radiofrekvenco ali laserjem ni mogoče. Takrat se odločimo za tako imenovano sklerozacijo s peno: kemično spojino (običajno detergent) pomešamo z zrakom in naredimo fino peno. Pod ultrazvočnim nadzorom jo vbrizgamo v obolelo veno in tako povzročimo vnetje njene stene, kar sčasoma privede do njene zapore. Pena je učinkovitejša kot tekoči sklerozant, saj pred sabo izrine kri in je zato v neposrednem stiku z žilno steno.
Enako kot pri radiofrekvenčnem posegu, tudi pri tej metodi kri preusmerimo v druge, zdrave vene, zaprto veno pa izključimo iz obtoka. Poseg je neboleč, zato ga opravimo brez anestezije, traja največ 10−15 minut, bolnik pa je takoj po posegu normalno aktiven. Čeprav je ta metoda manj učinkovita kot ostali znotrajžilni posegi, pa vendarle ima to prednost, da jo lahko ponavljamo, dokler ne dosežemo želenega rezultata. Neželeni učinki in zapleti so − tako kot pri vsakem posegu na venah − možni, vendar so številni opravljeni posegi pokazali, da so zelo redki. Pri osebah, ki sicer trpijo za migreno, se lahko med skleroterapijo s peno in kratek čas po njej pojavita glavobol ali prehodne motnje vida. Skleroterapija, zlasti tako imenovana mikroskleroterapija, je neredko edina učinkovita metoda za odstranjevanje manjših vidnih žilic na nogah, kar je zgolj estetskega pomena. Najmanjše žilice lahko učinkovito odpravimo le s pomočjo vaskularnega laserja.
Pri zdravljenju kroničnega venskega popuščanja je treba upoštevati dve dejstvi. Bolezen se začne postopno in se z leti slabša. Pri več kot polovici ljudi, ki so bili na eni nogi operirani zaradi krčnih žil, je pričakovati, da se bodo v naslednjih petih letih podobne težave pojavile tudi na drugi nogi.
V Dermatološkem centru Parmova v Ljubljani in Centru za minimalno invazivno kirurgijo ven Venex na Dunaju (vodi ga prof. dr. Sanja Schuller Petrović), imamo zelo bogate izkušnje z uporabo omenjenih sodobnih načinov zdravljenja kroničnega venskega popuščanja. Z lastnimi modifikacijami nam je uspelo celo povečati učinkovitost radiofrekvenčne zapore ven z nespremenjeno varnostjo in, 5 let po posegu, doseči skoraj 98% uspešnost v zapori ven. Rezultati te analize so že sprejeti za objavo v ugledni mednarodni strokovni reviji (Journal of the European Academy of Dermatology and Venereology).
