Na vprašanje odgovarja kardiolog prim. Matija Cevc
Vprašanje*: Kako prekomerna telesna teža in debelost vplivata na zvišane vrednosti maščob v krvi
Spoštovani,
slišal sem, da je v Sloveniji zelo veliko odraslih z zvišanjem maščob v krvi. Ali je to kaj povezano s naraščanjem debelosti. Kako prekomerna telesna teža in debelost vplivata na zvišane vrednosti maščob v krvi ter kakšne so možnosti učinkovitega obvladovanja teh zdravstvenih tveganj med prebivalstvom?
* Vprašanje je bilo poslano po elektronski pošti in je le delno lektorirano.
Odgovor: Spremeniti je potrebno življenjski slog, če to ne pomaga, pa uvesti zdravila, s čimer zmanjšamo visoke vrednosti maščob v krvi
V sodobnem svetu se vse več ljudi sooča s težavami prekomerne prehranjenosti in debelosti. Tako je bilo v Sloveniji leta 2020 čezmerno hranjenih in debelih skoraj 60 % prebivalcev (39,2 % čezmerno hranjenih in 19,5 % debelih) s čimer se Slovenija uvršča na 8. mesto med državami EU po deležu oseb z debelostjo in je za 7 % nad evropskim poprečjem.
Prekomerna prehranjenost nastane, ko vnos energije v telo (prehrana) presega porabo (telesna dejavnost), kar vodi v kopičenje telesnih maščob. Dolgotrajno neravnovesje privede do prekomerne prehranjenosti, ki jo opredelimo z indeksom telesne mase (ITM) 25-30 kg/m2 in sčasoma do debelosti (ITM nad 30 kg/m2). K debelosti prispevajo nezdrav življenjski slog, sedeče delo, pomanjkanje gibanja ter pretirano uživanje procesiranih živil, nasičenih maščob in sladkorjev.

Če z ukrepi zdravega življenjskega sloga kot so zmanjšanje telesne teže in telesne maščobe, in vadbo, prenehanjem s kajenjem in drugimi ne obvladamo zvišanih maščob v krvi, pa je potrebno dodati še zdravljenje z zdravili.
Debelost ni le estetski, ampak zlasti zdravstveni problem, saj povečuje tveganje za številne bolezni, zlasti srčno-žilne. Tako se tveganje za nastanek srčno-žilne bolezni pri debelih moških poveča za 46 % in ženskah za 64 %, za povišan krvni tlak pa kar za 2,2-krat pri moških in za 2,75-krat pri ženskah. 90 % sladkornih bolnikov je prekomerno prehranjenih ali debelih! Prekomerna telesna masa je povezana s povečanim tveganjem za raka na vsaj 13 anatomskih mestih. Debelosti pripisano breme raka med prebivalstvom je 11,9 % pri moških in 13,1 % pri ženskah.
Niso pa vse vrste debelosti enako nevarne. Najbolj škodljiva je tako imenovana trebušna (visceralna) debelost, pri kateri se maščobna tkiva kopičijo zlasti okoli notranjih organov. O taki debelosti govorimo, ko je obseg pasu pri moških > 102 cm in pri ženskah >94 cm. Pri periferni debelosti pa se maščobna tkiva kopičijo predvsem na bokih in stegnih in so metabolično manj aktivna ter imajo manjši vpliv na zdravje.
Pri debelosti pride do motenj v prenosu sporočil med centri v možganih, maščevjem, želodcem, črevesjem in trebušno slinavko kar povzroči neravnovesje in pospešuje debelost. Temeljna motnja, povezana zlasti s trebušno debelostjo, je inzulinska neodzivnost, ki vodi do zvišane ravni inzulina v krvi in presežka prostih maščobnih kislin, ki se sproščajo iz maščobnih tkiv v trebušni votlini.
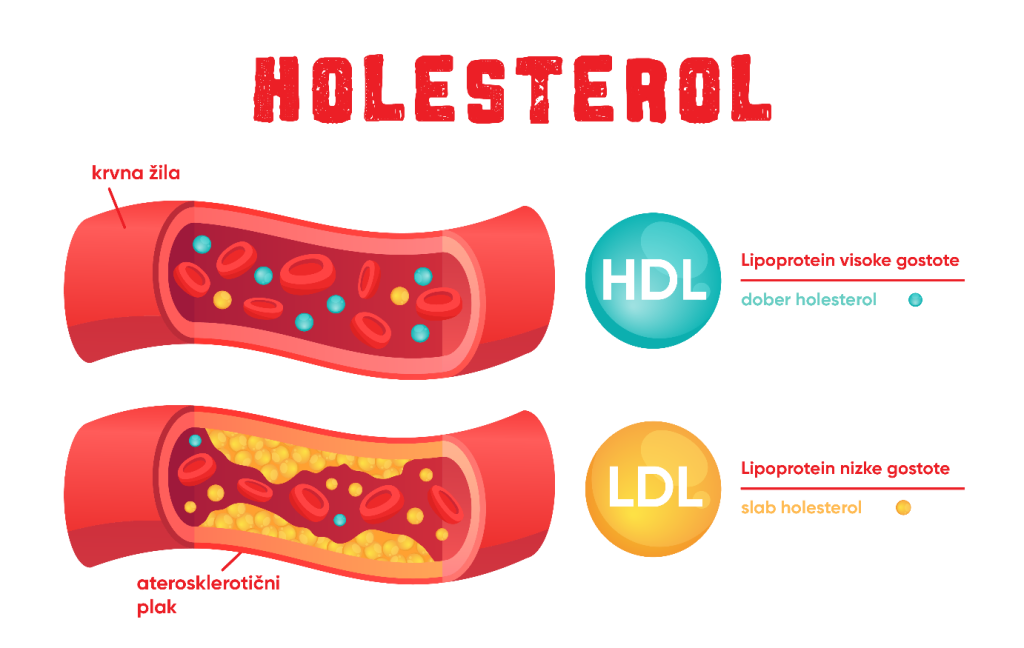
To je po eni strani povezano s kroničnim vnetnim dogajanjem in posledično številnimi škodljivimi posledicami, po drugi strani pa proste maščobne kisline spodbujajo nastajanje maščobnih delcev t.j. lipoproteinov v jetrih. To pa je vzrok za zvišano raven trigliceridov in posredno nižjo raven HDL v krvi, ter neredko tudi za zvišano raven holesterola LDL, kar je tipično za mešano dislipidemijo. Če se to poveže še z zvišanim krvnim tlakom, ki je pri debelosti zelo pogost, pride do presnovnega sindroma, ki spada med pogostejše kazalnike velike ali pa celo zelo velike srčno-žilne ogroženosti, ki zahteva odločno zdravljenje.
Le-to sestoji po eni strani s spodbujanjem zdravega življenjskega sloga (nekadilstvo, redna aerobna telesna dejavnost) pa tudi obvladovanjem motnje v presnovi maščob. Za razliko od izolirane hiperholesterolemije, pri kateri samo s spremembo prehrane zelo težko dosežemo izboljšanje ravni maščob v krvi, je pri mešani dislipidemiji ključnega pomena ustrezna prehrana in zlasti shujšanje.
Kot najprimernejša velja mediteranska prehrana, katere ključne značilnosti so uporaba svežih, lokalno pridelanih hranil s poudarkom na sezonskih živilih, uživanje sadja in zelenjave kot temeljnih sestavin jedilnika, ki so bogate z vlakninami, vitamini in antioksidanti, ter uporaba polnozrnatih žitaric. Izogibati se je treba nezdravih maščob (nasičene in trans nenasičene maščobne kisline), ter uporabljati zdrave maščobe, kot so predvsem oljčno olje, oreščki in semena. Vsaj enkrat tedensko naj bi bila vir beljakovin riba in/ali morski sadeži. Izogibati se je treba visoko procesiranih živil, kot so predpripravljene jedi, salame, klobase ipd. Seveda mora biti prehrana tudi energetsko uravnotežena. Če se želi doseči shujšanje, mora biti dnevni energetski vnos pomembno nižji, kot je predvidena poraba – to pa je pri današnjem, pretežno sedečem življenjskem slogu, pogosto težko doseči.

K obvladovanju telesne teže lahko zato znatno prispeva redna telesna dejavnost. Že zmerna aktivnost v trajanju vsaj 150–300 minut/teden je koristna. Tako telesno dejavnost predstavlja aktivnost, pri kateri se srčni utrip in dihanje nekoliko pospešita, vendar še vedno omogoča pogovarjanje s krajšimi prekinitvami in občutek udobja (npr. hitra hoja, vrtnarjenje, ples, plavanje, kolesarjenje z zmerno hitrostjo).
Redna vadba spodbuja boljšo presnovo, med hujšanjem vadba preprečuje izgubo mišične mase, kar je pomembno za dolgoročno zdravje. Vadba pomaga uravnavati hormone, ki vplivajo na apetit in shranjevanje maščob, zmanjšuje stres, izboljšuje razpoloženje in povečuje motivacijo za zdrav življenjski slog. Nenazadnje, redna zmerna telesna dejavnost izboljša spanec in je odličen “antidepresiv”.

Če s takimi ukrepi ne obvladamo tudi zvišanih maščob v krvi, pa je potrebno dodati še zdravljenje z zdravili. Za to se priporoča uvedba statinov in, če ni dosežena ciljna raven holesterola LDL, dodatno še ezetimib. Pri osebah z že dokazano aterosklerotično žilno boleznijo pa lahko ob izpolnjevanju določenih pogojev dodamo še naprednejša zdravila iz skupine PCSK9i. S kombinacijo vseh ukrepov lahko holesterol LDL znižamo do 85 % in s tem pri večini dosežemo ciljno raven holesterola LDL in apoproteina B.
