Piše: Katja Juteršek, dr. med., spec. druž. med., ZD Domžale
Zakaj se v razvitih državah srečujemo z epidemijo jetrne bolezni, ki ni posledica prekomernega uživanja alkohola ali drugih kroničnih bolezni jeter?
Ultrazvok trebuha je pogosta neinvazivna diagnostična preiskava. Z njo si s pomočjo kristalov v ultrazvočni sondi, ki pretvarjajo električno energijo v mehanske impulze neslišnega, visokofrekvenčnega zvoka, lahko prikažemo nekatere organe v trebušni votlini, kot so jetra, žolčnik, ledvici, vranica,… V izvidu zdravnika specialista radiologa večkrat zasledimo izraz steatoza ali zamaščenost jeter. Kaj to pomeni in zakaj se v razvitih državah srečujemo z epidemijo jetrne bolezni, ki ni posledica prekomernega uživanja alkohola ali drugih kroničnih bolezni jeter?
Jetra – največja žleza v telesu
Jetra so naša osrednja kemična tovarna, v kateri se odvijajo najrazličnejši procesi. Vse kar vstopi v telo – hrana, zdravila, strupi, se v jetrih pretvori v takšno obliko, da jih lahko telo uporabi ali pa izloči iz telesa. Ležijo desno zgoraj v trebušni votlini in imajo dvojno oskrbo s krvjo. Portalna vena dovaja vensko kri iz želodca, črevesja in vranice. Z vensko krvjo prihajajo v jetra ogljikovi hidrati, aminokisline in peptidi, maščobne kisline, hormoni in pa tudi 75 % kisika, kar je posebnost jeter. Jetrna arterija dovaja v jetra arterijsko kri in poskrbi za preskrbo preostalih 25 % kisika.
Pomembna funkcija jeter je vzdrževanje ravnovesja glukoze v telesu. Po zaužitju hrane z veliko vsebnostjo ogljikovih hidratov se glukoza v jetrih pretvori v glikogen in se na ta način shrani. Jetra poskrbijo, da se v procesu razgradnje aminokislin nastali amonijak, ki je še posebej toksičen za živčne celice, v ciklu sečnine pretvori v manj toksičen presnovek in izloči preko ledvic.
Ključni faktorji strjevanja krvi, npr. fibrinogen nastajajo v jetrih. V njih poteka tudi β-oksidacija maščobnih kislin, sinteza holesterola, fosfolipidov, ketonskih teles ter sinteza maščob iz proteinov in ogljikovih hidratov. Jetra opravljajo metabolno pretvorbo (biotransformacijo) zdravil s pomočjo sistema encimov citokroma P450. V njih se tvori žolč, pomemben za prebavo maščob.
Morfološko je osnovna strukturna enota organa jetrni režnjič (lobulus). V njem so jetrne celice (hepatociti), ki se v obliki žarkov širijo od drobne centralne vene proti portalnim poljem, v katerih so drobna arterija, vena in žolčni vod.
Diagnoza: MASLD
Včasih so kronično okvaro jeter pripisovali predvsem dolgoletnemu uživanju večjih količin alkohola. Danes vemo, da je glavni sprožilni dejavnik nealkoholne zamaščenosti jeter, ki lahko vodi v kronično okvaro, presnovni sindrom (inzulinska rezistenca, zvišan krvni tlak, debelost, povišane vrednosti krvnega holesterola). Njen nastanek lahko sprožijo tudi prehitro hujšanje, stradanje in popolna parenteralna prehrana.
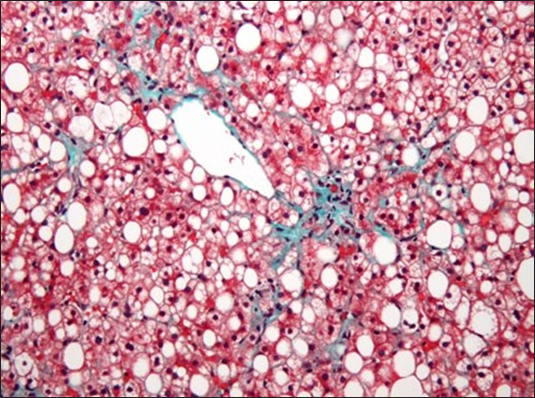
Tkivo jeter pod mikroskopom: jetrne celice so obarvane rdeče, maščoba belo in fibroza zeleno-modro (Vir: Wikipedia)
V strokovni literaturi se od leta 2024 uporablja kratica MASLD (angl. Metabolic Dysfunction-Associated Steatotic Liver Disease, kar pomeni bolezen zamaščenih jeter, povezano s presnovno motnjo). Ocenjujejo, da ima vsaj blažjo obliko MASLD kar 30 % odraslih po svetu.
Histološke značilnosti močno spominjajo na poškodbo jeter zaradi alkohola. Bolezen je sprva asimtomatska in jo najpogosteje odkrijemo zaradi povišanih jetrnih encimov v laboratorijskih izvidih ali s slikovnimi preiskavami. Nastane zaradi kopičenja trigliceridov in drugih škodljivih presnovkov maščob v jetrih, kar je posledica pospešenega sproščanja maščobnih kislin iz trebušne maščobe, povečanega vnosa maščob s hrano in sinteze maščobnih kislin iz ogljikovih hidratov v jetrih. O MASLD govorimo, ko je v jetrnih celicah prisotnih več kot 5 % maščob.
Povečano nastajanje maščob v jetrih sproži prekomeren vnos fruktoze in glukoze, ki povzroči povečano sproščanje inzulina.
Za postavitev diagnoze MASLD je ob slikovno potrjeni steatozi jeter potrebna sočasna prisotnost vsaj enega od naslednjih kardiometabolnih dejavnikov tveganja:
- indeks telesne mase več kot 25 kg/m² ali obseg pasu več kot 80 cm pri ženskah in več kot 94 cm pri moških
- sladkorna bolezen tipa 2 ali predstopnja sladkorne bolezni
- povišan krvni tlak več kot 130/85 mmHg ali uporaba zdravil za zdravljenje povišanega krvnega tlaka
- hiperlipidemija: raven trigliceridov več kot 1,7 mmol/l, znižana raven zaščitnih lipoproteinov visoke gostote HDL: pri ženskah manj kot 1,3 mmol/l in pri moških manj kot 1 mmol/l, oz. uporaba zdravil za zniževanje krvnih maščob.

Največji učinek na MASLD ima sredozemska prehrana, saj vsebuje nizko količino nasičenih maščob, veliko antioksidantov in prehranskih vlaknin ter ustrezno razmerje med omega 3 in omega 6 nenasičenimi maščobnimi kislinami.
Histološko MASLD obsega spekter bolezenskih sprememb v jetrih.
Začetna faza je jetrna steatoza, ko se v jetrnih celicah nabira presežek maščob (trigliceridov). Faza je lahko asimptomatska ali pa se kaže kot povečanje jeter.
Naslednja faza je steatohepatitis, pri katerem poleg kopičenja maščob pride tudi do vnetja in poškodbe jetrnih celic.
Steatohepatitis vodi v jetrno fibrozo, ki je še reverzibilna stopnja bolezni, nezdravljena pa lahko napreduje v jetrno cirozo.
Jetrna ciroza pomeni preustroj jeter zaradi razraščanja vezivnega tkiva – brazgotninjenje. Ko se jetrne celice nadomeščajo z brazgotinastim tkivom, to moti delovanje jeter in vodi v resne zaplete: jetrno odpoved in večje tveganje za nastanek jetrnoceličnega karcinoma.
Po postavitvi diagnoze MASLD je ključno, da se opravi neinvazivna ocena stopnje fibroze, saj je le-ta pokazatelj stopnje tveganja za zaplete in povečano umrljivost. Pri tem uporabljamo različne točkovnike, ki upoštevajo starost, laboratorijske vrednosti trombocitov in jetrnih encimov. Pri bolnikih s srednje ali visokim tveganjem se nadalje opravi tudi ultrazvočno ali magnetnoresonančno preiskavo jeter in podrobnejše laboratorijske teste. Glavni vzrok umrljivosti pri MASLD so srčno-žilne bolezni, zato pristop k zdravljenju zahteva sodelovanje več zdravnikov različnih specialnosti.
Možnosti preprečevanja in zdravljenja MASLD
Temelj zdravljenja je sprememba življenjskega sloga. Tako prehrana kot telesna aktivnost morata biti prilagojena posamezniku. V splošnem zadostuje vsaj 150 min zmerne ali 75 min intenzivne telesne aktivnosti tedensko, priporoča se tudi zmanjšanje časa sedenja.
Največji učinek na MASLD ima sredozemska prehrana, saj vsebuje nizko količino nasičenih maščob, veliko antioksidantov in prehranskih vlaknin ter ustrezno razmerje med omega 3 in omega 6 nenasičenimi maščobnimi kislinami. Zaradi sinergističnega učinka na jetrno bolezen smernice priporočajo abstinenco od alkohola, popolna abstinenca je zlasti pomembna pri napredovali fibrozi.
Pri MASLD s čezmerno telesno težo ali debelostjo je potrebno vsaj 5 % zmanjšanje telesne teže za izboljšanje steatoze, 7-10 % pa za izboljšanje steatohepatitisa in več kot 10 % za izboljšanje fibroze.
Z omenjenimi ukrepi želimo izboljšati kakovost življenja in preživetje, zagotoviti srčno-žilne koristi, preprečiti cirozo, karcinom jetrnih celic in sladkorno bolezen tipa 2.
Dejavniki tveganja
V več raziskavah so ugotovili, da je MASLD lahko prisotna tudi pri ljudeh z normalno telesno težo. Pomemben dejavnik tveganja je energijsko prebogata hrana, ki vključuje nasičene maščobne kisline, med ogljikovimi hidrati pa je z napredovanjem zamaščenosti jeter izrazito povezana fruktoza.
Presnovna pot fruktoze se pomembno razlikuje od glukoze. Je najbolj sladek ogljikov hidrat, saj je skoraj dvakrat bolj sladka kot namizni sladkor ali saharoza, ki je sestavljen iz 50 % glukoze in 50 % fruktoze. Fruktoza se v celoti presnavlja in skladišči v jetrih. Njen vnos ne spodbudi izločanja inzulina kot pri glukozi, niti izločanja leptina – hormona sitosti. Presnova v jetrih poteka hitro in s tem poveča nastanek prostih radikalov, kar ima za posledico poškodbo celic in sistemsko vnetje. Še posebej potentno deluje v kombinaciji z nasičenimi maščobnimi kislinami v prehrani.

Ob omembi fruktoze pomislimo seveda na sadje, ki je odličen vir vitaminov in vlaknin, vseeno pa s količino ne gre pretiravati. Živimo v času, ko imamo skozi celotno leto na trgovskih policah na voljo zadostne količine sadja. Uživajmo ga v zmernih količinah v njegovi primarni obliki, zavedajoč se vsebnosti sladkorja. Posebej se izogibajmo rednemu uživanju t.i. smoothiejev ali napitkov iz zmešanega sadja in sadnih sokov. Z njihovo pomočjo lahko namreč zlahka zaužijemo več kosov sadja naenkrat, brez posebnega občutka sitosti.
Vseeno pa sadje in zelenjava poleg sladkorja vsebujeta tudi antioksidante, vlaknine in druge snovi, ki zmanjšajo negativne presnovne učinke fruktoze.
Veliko bolj kot sadje predstavljajo nevarnost prehranskim izdelkom dodani sladkorji. Eden izmed njih je visokofruktozni koruzni sirup. Slednjega se pridobiva z industrijskimi postopki: iz koruze se pridobi koruzni sirup, ki vsebuje večinoma le glukozo, nato pa se mu doda encime, ki glukozo spremenijo v fruktozo v različnih odstotkih. Zaradi ugodne cene in večje sladkosti se množično uporablja v prehranski industriji. Lahko ga vsebujejo sadne ploščice, kosmiči, sadni jogurti, kečap in druge predpripravljene omake,…
Zdravljenje z zdravili
Evropska agencija za zdravila (EMA) je v avgustu 2025 odobrila prvo zdravilo za zdravljenje MASLD, imenovano resmetirom. Gre za beta selektivni agonist receptorja ščitničnega hormona, ki poveča sposobnost jeter za odzivanje na ščitnični hormon in s tem spodbuja presnovo maščob v organu. Zdravilo v Sloveniji trenutno še ni dostopno v redni klinični uporabi (april 2026).
Zaključek
MASLD ali jetrna manifestacija presnovnega sindroma postaja najpogostejša kronična bolezen jeter. Zaradi strme rasti prevalence je pomembno poudarjati, da imajo prehranske navade in raven telesne aktivnosti ključno vlogo pri ohranjanju zdravja naših organov, tudi jeter. Prehranska dopolnila in recepti za razstrupljanje poškodbe jeter ne bodo odpravili, lahko pa so celo nevarni.
